Désignée pour la première fois dans les années 1960 au Japon par le pédiatre Tomisaku Kawasaki, cette maladie rare est depuis reconnue dans le monde entier comme l’une des principales urgences pédiatriques non infectieuses.
La maladie de Kawasaki, également appelée maladie de Kawasaki ou morbus de Kawasaki, est une pathologie inflammatoire de l’enfance assez rare, mais dont il est important de savoir reconnaître les signes. Elle affecte principalement les jeunes enfants et, si elle n’est pas détectée et traitée à temps, peut entraîner des conséquences sérieuses sur le cœur.
C’est précisément pour cela qu’il est fondamental de parvenir à repérer cette maladie : non pas parce qu’elle est fréquente, mais parce que la reconnaissance de ses signaux permet d’intervenir rapidement et de protéger les tout-petits des répercussions. Avec un diagnostic précoce et des traitements adaptés, dans la grande majorité des cas, la guérison est complète.
Qu’est-ce que le syndrome de Kawasaki
Le syndrome de Kawasaki est une vasculite, c’est-à-dire une inflammation des vaisseaux sanguins. Il touche surtout les artères de calibre moyen et, en premier lieu, les artères coronaires qui alimentent le muscle cardiaque. On parle donc fréquemment de vasculite de Kawasaki.
Pour mieux comprendre ce qui se passe, on peut comparer les vaisseaux sanguins à de petits tubulaires canaux : lorsque leurs parois s’enflamment, elles deviennent plus fragiles et sensibles et peuvent subir des dommages dangereux. Le cœur mérite une attention particulière, car il exige un flux sanguin régulier et bien régulé.
La maladie a été décrite pour la première fois dans les années 60 au Japon par le pédiatre Tomisaku Kawasaki, qui observa un groupe d’enfants présentant une fièvre persistante, une éruption cutanée et des altérations des muqueuses. Depuis lors, elle est reconnue dans le monde entier comme l’une des principales urgences pédiatriques non infectieuses.
Qui est touché et quelle est la fréquence
Le syndrome de Kawasaki frappe les enfants, et plus particulièrement :
- les enfants de moins de 5 ans, avec un pic d’incidence autour du deuxième anniversaire ;
- les garçons, par rapport aux filles ;
- les populations d’origine asiatique, bien qu’il puisse toucher des enfants de toute origine géographique.
En France, l’incidence est estimée à environ 8 à 15 cas pour 100 000 enfants de moins de 5 ans. Dans les pays à revenu élevé, il représente la cause la plus fréquente de cardiopathie acquise chez l’enfant, dépassant même la fièvre rhumatismale liée à une infection streptococcique.
Chez les très jeunes enfants, notamment ceux de moins d’un an, la maladie peut se manifester avec des signes peu spécifiques en dehors de la fièvre. Cela rend le diagnostic plus difficile et explique pourquoi, dans cette tranche d’âge, le risque de complications cardiaques est plus élevé.
Causes
Les causes du syndrome de Kawasaki restent non élucidées. Il ne s’agit ni d’une maladie héréditaire ni d’une infection simple. Les hypothèses les plus crédibles incluent :
- un facteur génétique prédisposant, qui rend certains enfants plus susceptibles ;
- une réaction immunitaire anormale à un stimulus infectieux (plusieurs agents microbiens, tant bactériens que viraux, ont été évoqués sans qu’un responsable principal ait été identifié de manière certaine).
De nombreux parents rapportent que les symptômes apparaissent après un rhume ou une infection des voies respiratoires. Il est donc probable que, chez un enfant prédisposé, une infection commune agisse comme déclencheur.
Il est important de préciser que le syndrome de Kawasaki n’est pas contagieux : il ne se transmet pas d’un enfant à l’autre et il ne dépend pas de comportements ou d’expositions spécifiques.
Comment le reconnaître: symptômes et phases
Pour de nombreux parents, le diagnostic tombe de façon inattendue: la maladie suit souvent un cours similaire à celui de nombreuses autres infections infantiles.
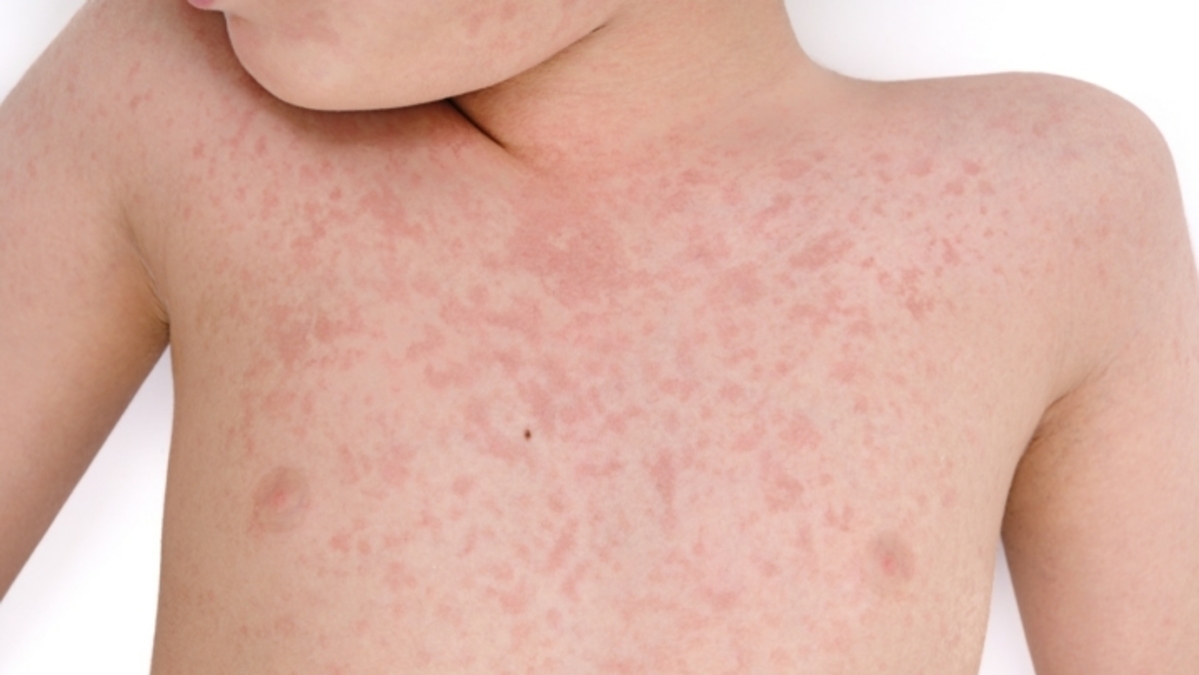
Les symptômes du syndrome de Kawasaki peuvent être initialement peu spécifiques. Les enfants présentent une fièvre élevée peu cédant aux antipyrétiques et un malaise général pendant plusieurs jours. Outre la fièvre, la maladie se manifeste par cinq signes cliniques principaux :
- conjonctivite bilatérale sans sécrétions ni douleur ;
- bouche très rouge, lèvres sèches, rouges et craquelées, langue « fraise » ;
- altérations des mains et des pieds avec rougeur, gonflement des paumes et des plantes et desquamation ultérieure ;
- adénopathie cervicale gonflée (≥1,5 cm), habituellement d’un seul côté ;
- éruption cutanée diffuse et variable, sans démangeaison.
Autres signes secondaires mais fréquemment présents : irritabilité marquée, perte d’appétit, douleurs articulaires ou abdominales, mal de tête.
L’irritabilité marquée est souvent l’un des signaux qui impressionne le plus les parents : l’enfant peut paraître inconsolable et très souffrant. La desquamation des doigts, qui apparaît plus tardivement par rapport aux autres symptômes, est parfois l’élément qui permet de poser le diagnostic rétrospectivement.
Les trois phases de la maladie
- Phase aiguë (1 à 2 semaines). Fièvre élevée qui persiste 1 à 2 semaines et peut durer trois à quatre semaines sans traitement. Dans cette phase apparaissent les signes typiques. Le risque de atteinte cardiaque se développe dès cette étape.
- Phase subaiguë (jusqu’à la 4e–6e semaine). La fièvre se résorbe en général, mais la desquamation des doigts et des orteils peut apparaître et les complications cardiaques peuvent persister. À l’analyse sanguine, on observe souvent une augmentation du nombre de plaquettes.
- Phase de convalescence (jusqu’à 3 mois). Les signes disparaissent progressivement et les examens reviennent à la normale.
Diagnostic
En 2024, l’American Heart Association (AHA) a actualisé ses orientations diagnostiques pour le syndrome de Kawasaki: il faut au moins quatre jours de fièvre, associés à au moins quatre des cinq critères cliniques principaux décrits ci-dessus (présents simultanément ou apparaissant à des moments différents).
Le diagnostic est principalement clinique et repose sur un examen attentif. Il n’existe pas d examen spécifique permettant de confirmer la maladie. Toutefois, chez les enfants présentant une clinique évocatrice, l’échocardiographie est recommandée pour évaluer le cœur et les coronaires. Les patients qui ne remplissent pas tous les critères, mais présentent des anomalies coronariennes à l’échocardiographie, peuvent néanmoins recevoir le diagnostic et le traitement.
Selon la présentation clinique et le nombre de symptômes apparus, on peut distinguer plusieurs formes :
- typiques, qui présentent l’ensemble des critères classiques ;
- incomplètes, avec fièvre ≥5 jours et seulement 2–3 critères typiques, mais avec des anomalies des coronaires à l’échocardiographie ;
- atypiques, avec fièvre ≥5 jours associée à d’autres manifestations cliniques et anomalies coronaires à l’échocardiographie.
Les examens de laboratoire peuvent être utiles dans les formes douteuses et montrent des signes inflammatoires non spécifiques.
En cas de doute diagnostique, il est toujours préférable d’orienter l’enfant vers des centres ayant une expérience avérée dans le diagnostic et le traitement du Kawasaki. En cas de forte suspicion clinique, il convient d’envisager un traitement même si tous les critères ne sont pas réunis, afin de réduire le risque de complications.
Complications cardiaques
Les principaux dommages liés au Kawasaki concernent le cœur. L’inflammation des artères coronaires peut conduire à la formation d’anévrismes coronariens, qui constituent la complication la plus redoutée de la maladie. Les anévrismes sont des dilatations anormales d’un segment des artères du cœur : le vaisseau s’élargit tel un petit « ballon » et devient plus fragile que la normale. Sans traitement, ces complications peuvent toucher jusqu’à 25 % des enfants atteints et atteindre 50 % chez les nourrissons (< 6 mois).
Les anévrismes ne provoquent pas toujours des symptômes immédiats, c’est pourquoi l’échocardiographie demeure indispensable même lorsque l’enfant semble aller mieux. D’autres conséquences du Kawasaki incluent la myocardite, la péricardite, les arythmies et, plus rarement, des atteintes d’autres organes.
Le décès lié au syndrome de Kawasaki est aujourd’hui rare grâce aux traitements efficaces, mais il demeure possible dans les cas non traités.
Traitement
La prise en charge du syndrome de Kawasaki se fait dans des centres spécialisés, selon des protocoles précis. Le parcours diagnostique et thérapeutique nécessite la collaboration d’une équipe multidisciplinaire, composée de professionnels expérimentés dans la gestion de la phase aiguë de la pathologie et de ses éventuelles complications.
Le traitement standard comprend :
- des immunoglobulines intraveineuses, à administrer dès que possible, idéalement dans les 7 à 10 jours suivant l’apparition des symptômes ;
- de l’aspirine, d’abord à dose élevée (anti-inflammatoire) puis à dose plus faible (antiagrégation) pendant 6 à 8 semaines, voire plus longtemps dans certains cas particuliers.
Dans certains cas à haut risque de complications ou dans les formes résistantes aux premiers traitements, on peut utiliser des corticostéroïdes ou des médicaments biologiques (biothérapies) ciblant des mécanismes spécifiques du système immunitaire ou de l’inflammation. Le traitement ne vise pas seulement à faire passer la fièvre, mais surtout à éteindre rapidement l’inflammation et à protéger les vaisseaux sanguins et le cœur des anévrismes et de la formation de caillots.
En cas de complications cardiaques comme la présence d’anévrismes, on peut ajouter à l’aspirine d’autres thérapies antiagrégantes (comme le clopidogrel) et/ou des anticoagulants (héparine ou warfarine), en fonction de la gravité de l’atteinte.
Pronostic : peut-on guérir du syndrome de Kawasaki ?
Oui, la plupart des enfants guérissent du Kawasaki. Avec un traitement rapide, la guérison clinique survient souvent sans complication et le risque d’anévrismes est inférieur à 5 % des cas. Les enfants n’ayant pas présenté d’anévrismes bénéficient d’un espoir de vie équivalent à celui du reste de la population.
Chez les patients qui ont développé des anévrismes, la résorption complète des lésions coronariennes a été observée dans plus de la moitié des cas entre 1 et 2 ans après l’apparition de la maladie, surtout lorsque les lésions initiales étaient de petite taille. Cependant, certains enfants diagnostiqués tardivement ou ayant développé des anévrismes importants conservent un risque cardiovasculaire élevé à l’âge adulte. Le pronostic dépend avant tout de la taille et de la sévérité de la dilatation.
Les récurrences du Kawasaki sont rares, mais plus fréquentes chez les enfants les plus jeunes.
Les décès liés à la maladie deviennent aujourd’hui extrêmement rares, représentant moins de 1 % des cas. Ils surviennent le plus souvent suite à des complications cardiaques et, lorsqu’ils se produisent, typiquement entre 15 et 45 jours après l’apparition de la fièvre.
Tous les enfants ayant eu la maladie Kawasaki devraient adopter un mode de vie favorable au cœur : alimentation équilibrée, activité physique suffisante, arrêt du tabac et contrôles réguliers du taux de cholestérol.
Chez les enfants présentant des anévrismes coronariens, il est recommandé de traiter plus rapidement certains facteurs de risque cardiovasculaire que chez les autres enfants.
Suivi et contrôles après la maladie
Après la phase aiguë, en l’absence de complications cardiaques survenues au cours de l’hospitalisation, il est préconisé d’organiser des contrôles périodiques comprenant une évaluation clinique et une échocardiographie, à réaliser à 1–2 semaines puis à 4–6 semaines après la sortie.
La fréquence des contrôles, les traitements et les examens de suivi sont adaptés en fonction de la gravité de la maladie et de l’atteinte cardiaque.
Les enfants présentant des complications cardiaques nécessitent un suivi à long terme, parfois sur toute la vie, comme mesure préventive.
Vaccinations après le syndrome de Kawasaki
Le Kawasaki et les vaccins ne sont pas en conflit. Tous les vaccins vivants attenués, y compris le vaccin RORV (rougeole-oreillons-rubéole-varicelle), doivent être retardés de 11 mois après l’administration d’immunoglobulines, car cela peut réduire l’efficacité de ces vaccins. Les vaccins inactivés peuvent être administrés normalement, conformément au calendrier vaccinal.
La vaccination antigrippale est recommandée, en particulier pendant le traitement par aspirine.
En cas de dommages permanents causés par le Kawasaki, il est possible de demander la reconnaissance des prestations prévues par la Loi 104 ; cette reconnaissance n’est toutefois pas automatique et dépend de la présence de séquelles cliniquement pertinentes et dûment documentées.
Plusieurs études récentes excluent une corrélation entre le syndrome de Kawasaki et l’autisme.
En conclusion, la maladie de Kawasaki est une pathologie inflammatoire aiguë de l’enfance qui, si elle est reconnue et traitée rapidement, peut, dans la majorité des cas, être guérie avec succès. Le principal risque demeure l’atteinte cardiaque, raison pour laquelle un diagnostic précoce et un suivi cardiologique adapté sont essentiels.
Grâce aux traitements disponibles et à une surveillance au fil du temps, de nombreux enfants guérissent complètement et les éventuelles altérations des artères coronaires ont tendance à s’améliorer ou à se résorber. Même dans les cas les plus complexes, un parcours de soin personnalisé permet de réduire significativement le risque de complications à long terme et de favoriser une croissance et une vie normale.