La peau des enfants peut se couvrir de petites taches pour diverses raisons. Comment savoir si ce sont des champignons ? Et comment distinguer et traiter les différentes mycoses cutanées ?
L’été touche à sa fin et la mère de Marina décide de profiter d’un des derniers jours de soleil pour emmener sa fille à la plage. En lui appliquant la crème solaire sur le dos, elle remarque toutefois que la peau est marquée par de petites taches blanches. Il s’agit de mycoses cutanées, communément appelées « champignons de la peau ». Essayons de comprendre pourquoi elles apparaissent et quels traitements sont les plus appropriés.
Qu’est-ce que les mycoses cutanées
La peau des enfants peut se couvrir de petites taches pour des raisons variées: infections virales, allergies, exposition au soleil, maladies génétiques. Parfois, ce sont des champignons, ou des mycoses cutanées.
La plupart des mycoses peuvent être classées comme des dermatophytoses, car elles sont provoquées par un groupe de champignons, similaires entre eux, appelés dermatophytes, tels que Trichophyton, Microsporum et Epidermophyton. Ces champignons se nourrissent de kératine, une protéine présente dans les cellules de la peau et qui forme les ongles et les cheveux. Les infections à dermatophytes sont aussi appelées teignes ou tinea.
Les dermatophytes n’envahissent pas les couches profondes de la peau, mais la présence du champignon et de ses produits métaboliques peut déclencher une réaction allergique ou inflammatoire qui se manifeste par des rougeurs et une desquamation et qui peut provoquer des démangeaisons.
Tandis que pour contracter une dermatophytose il faut entrer en contact avec des surfaces contaminées, d’autres mycoses cutanées apparaissent à la suite d’un déséquilibre entre les micro-organismes qui habitent notre peau. Parmi celles-ci figurent :
- la candidose ;
- la dermatite du siège ;
- la pityriasis versicolor (due à une prolifération excessive d’un champignon du genre Malassezia).
Typologies de mycoses cutanées
La teigne est un nom générique utilisé pour désigner une mycose cutanée, qui peut être provoquée par différents champignons. On distingue ainsi :
- tinea capitis, lorsque le cuir chevelu est touché ;
- tinea faciei, s’il apparaît sur le visage ;
- tinea corporis, lorsqu’il s’empare de la peau du tronc ou des membres supérieurs ;
- tinea cruris, lorsqu’il concerne l’aine, les fesses et/ou les cuisses ;
- tinea pedis ou pied d’athlète, lorsque le pied est touché ;
- tinea unguium, lorsque les ongles sont impliqués.
Alors que la tinea capitis est plus fréquente chez les enfants, la tinea pedis, unguis et cruris touche surtout les adolescents et les adultes.
Également la pityriasis versicolor, qui peut aussi s’appeler tinea versicolor, touche plus souvent les adolescents.
Champignons de la peau: causes et facteurs de risque
Marcher pieds nus peut-on attraper des champignons ? Oui, si l’endroit où l’on marche a été fréquenté par quelqu’un porteur d’une infection. La couche superficielle de la peau, l’épiderme, est composée de cellules mortes qui tombent progressivement. En marchant pieds nus, une personne atteinte d’une mycose peut libérer de petits éléments du champignon (hyphes). Ces cellules squameuses dispersées dans l’environnement peuvent rester contagieuses pendant des mois et des années, surtout si elles restent prisonnières dans des tapis ou des moquettes.
Les champignons cutanés sont contagieux et la transmission peut se faire non seulement par l’environnement mais aussi par contact direct ou indirect avec la peau d’une personne infectée (par exemple, en échangeant des peignes ou des brosses, on peut transmettre la teigne du cuir chevelu). Ainsi, si un enfant présente une mycose cutanée, il peut être utile d’évaluer aussi les membres de la famille et les contacts proches pour vérifier qu’il n’y a pas d’autres cas. Les animaux, comme le chien et le chat, peuvent aussi transmettre des infections fongiques. Si un enfant est contaminé par un animal, toutefois, il est peu probable qu’il transmette l’infection à d’autres personnes.
Être à risque accru de contracter une mycose cutanée concerne notamment les personnes qui fréquentent fréquemment les bains publics ou les vestiaires, celles qui pratiquent des sports de contact comme la lutte, les climats chaud-humides et celles qui n’adoptent pas une hygiène personnelle adéquate.
La sudation excessive, le fait de ne pas bien sécher les pieds après la douche, porter des chaussettes ou des chaussures très serrées sont autant de facteurs qui favorisent le recours au fameux pied d’athlète. Un état d’immunodépression ou une malnutrition augmentent le risque d’infection et peuvent conduire à des formes plus graves.
Symptômes des mycoses cutanées
En ce qui concerne les symptômes, certaines infections fongiques causent une irritation légère, alors que d’autres, s’enfonçant dans les couches les plus profondes de la peau, peuvent provoquer des démangeaisons, un gonflement, l’apparition de vésicules ou une desquamation.
La tinea corporis se manifeste par l’apparition d’une tache ou de plusieurs taches rouges sur la peau. La peau peut devenir épaissie, sèche et parfois squameuse. Avec le temps, la tache s’étend et prend une forme annulaire de couleur rouge avec des bords épais. La zone à l’intérieur de l’anneau peut être hypo- ou hyperpigmentée, donnant l’impression d’être plus claire ou plus sombre. L’enfant peut se plaindre de démangeaisons. Les taches apparaissent généralement sur les zones les plus exposées: bras, jambes, mains, cou, mais toutes les zones du corps peuvent être touchées, y compris le visage, l’abdomen, le dos ou le torse.
La tinea capitis se manifeste par une éruption rouge et squameuse sur le cuir chevelu qui peut provoquer démangeaisons et perte de cheveux. Dans de rares cas, la teigne peut évoluer vers une lésion plus grave appelée kerion. Celle-ci se présente comme une zone épaissie et purulente du cuir chevelu, pouvant provoquer fièvre, douleur et gonflement des ganglions.
La tinea cruris touche plus fréquemment les garçons et apparaît plus souvent en été; elle se manifeste par des taches rouges en anneau dans la région inguinale, qui peuvent causer démangeaisons et douleur. La tinea pedis apparait généralement dans les espaces entre les doigts: la peau peut être rouge et sèche et, avec le temps, des vésicules et des fissures peuvent apparaître. Le pied d’athlète provoque une forte démangeaison et parfois douleur; il s’accompagne souvent d’une infection des ongles.
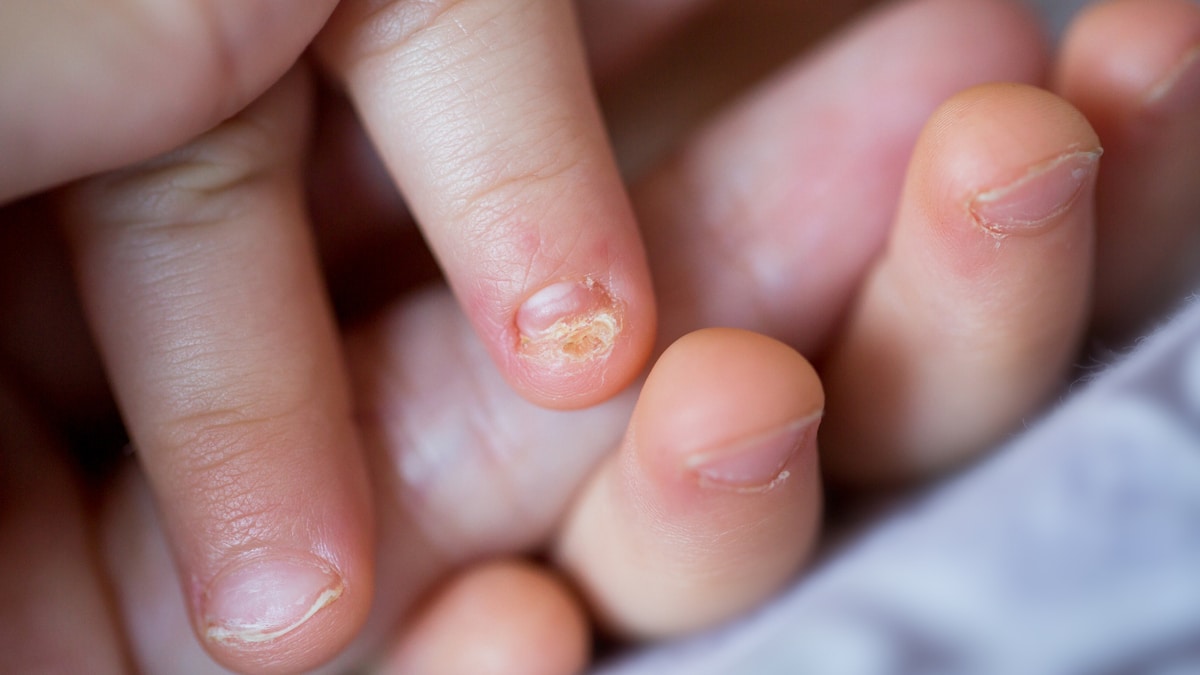
Si les champignons infectent les ongles, ceux-ci s’épaississent et se déforment. La tinea unguium touche davantage les ongles des pieds que ceux des mains. Les ongles peuvent paraître épaissis et jaunâtres. Au début, la zone touchée est latérale et terminale mais, avec le temps, l’infection peut atteindre la racine de l’ongle.
Certains champignons cutanés se manifestent par des taches blanches: c’est le cas de la tinea versicolor. De petites taches blanches ou brun clair de forme ovale ou ronde apparaissent sur le torse, les bras et, plus rarement, sur le visage ou le cou. En général, elles se remarquent après l’exposition au soleil; le bronzage n’est pas homogène et la peau paraît décolorée.
Les taches peuvent être légèrement squameuses mais, dans la plupart des cas, elles ne causent ni démangeaisons ni douleur. Le champignon responsable, Malassezia furfur, est un levure présent sur la peau de la plupart des personnes mais peut, dans certains cas, avec une production excessive de sébum ou dans des zones très humides, proliférer de façon excessive et provoquer la mycose.
Diagnostic
Le diagnostic des mycoses cutanées peut être posé par le médecin après analyse de l’histoire clinique de l’enfant, des délais d’apparition des taches et de leurs caractéristiques, et examen de la peau à l’œil nu ou à l’aide d’une lampe à lumière ultraviolette (lampe de Wood).
Parfois, des investigations plus précises peuvent être nécessaires; le médecin peut alors prélever de petites échantillons de peau, cheveux ou ongles pour procéder à des examens microbiologiques, tels que l’examen au microscope ou des cultures. Le résultat de ces derniers peut prendre des semaines, car les champignons croissent très lentement en laboratoire. En attendant, on peut débuter des traitements empiriques.
Mycoses cutanées: soins et traitements
Comment soigner les champignons de la peau ? Selon le type de mycose, des traitements différents peuvent être nécessaires. La tinea corporis et cruris ainsi que le pied d’athlète peuvent être traités efficacement avec des crèmes antifongiques. Si l’on utilise des crèmes ou des lotions, il est important de bien se laver les mains avant et après l’application. Un seul cycle de traitement peut ne pas suffire à éradiquer les champignons et il peut être nécessaire de le recommencer si les lésions réapparaissent.
Dans certains cas, il peut aussi être conseillé d’utiliser un bain moussant antifongique et dans d’autres cas, il peut être nécessaire d’avoir recours à des comprimés. Pour le traitement de la tinea versicolor, par exemple, on peut appliquer pendant plusieurs jours des lotions à laisser sur la peau toute la nuit et à laver le matin. Malheureusement, la pityriasis versicolor a tendance à récidiver et plusieurs cycles de traitement peuvent être nécessaires.
Dans certains cas, des antifongiques à prendre par voie orale ou des traitements avec des detergents à effectuer mensuellement peuvent être recommandés. Il peut aussi falloir plusieurs mois avant que la peau retrouve sa couleur normale. La tinea capitis et les onychomycoses, par exemple, nécessitent la prise d’antifongiques par voie orale pendant plusieurs semaines pour être traitées efficacement, en sus de l’application de shampoings ou de vernis spéciaux.
L’antibiotique n’est toutefois pas recommandé sauf en cas de surinfection bactérienne. D’autres remèdes « faits maison » pour les mycoses cutanées ne sont pas efficaces et peuvent même être nocifs. L’utilisation du citron pour les champignons de la peau, par exemple, n’est pas recommandée, car sur une peau lésée cela peut aussi provoquer des irritations.
Prévention
Voici ci-dessous quelques conseils pour prévenir les mycoses cutanées :
- bonne hygiène ;
- lavage régulier des mains ;
- éviter de porter des chapeaux ou des vêtements d’autrui ;
- ne pas partager les serviettes et les coupe-ongles ;
- bien sécher les pieds et les essuyer soigneusement après la douche ;
- ne pas porter de chaussures trop serrées ;
- utiliser des chaussettes en matières respirantes et des sous-vêtements en coton ;
- avoir les ongles des pieds coupés court.
Quand consulter un médecin
L’avis d’un médecin est fondamental pour le diagnostic des mycoses cutanées, car parfois ces infections fongiques ne se distinguent pas facilement et peuvent imiter d’autres maladies. Le choix du traitement dépend ensuite des symptômes, de l’âge de l’enfant et de l’état de santé général.
Tous les médicaments et traitements ne conviennent pas aux enfants, surtout les plus petits. Entreprendre un traitement sans consulter le pédiatre peut être contre-productif. Par exemple, si l’on décidait d’appliquer une crème corticoïde sur une mycose, celle-ci pourrait d’abord diminuer grâce à l’effet anti-inflammatoire des corticostéroïdes, mais une fois le traitement interrompu, la lésion pourrait réapparaître sous une forme plus étendue et grave, avec papules et pustules.