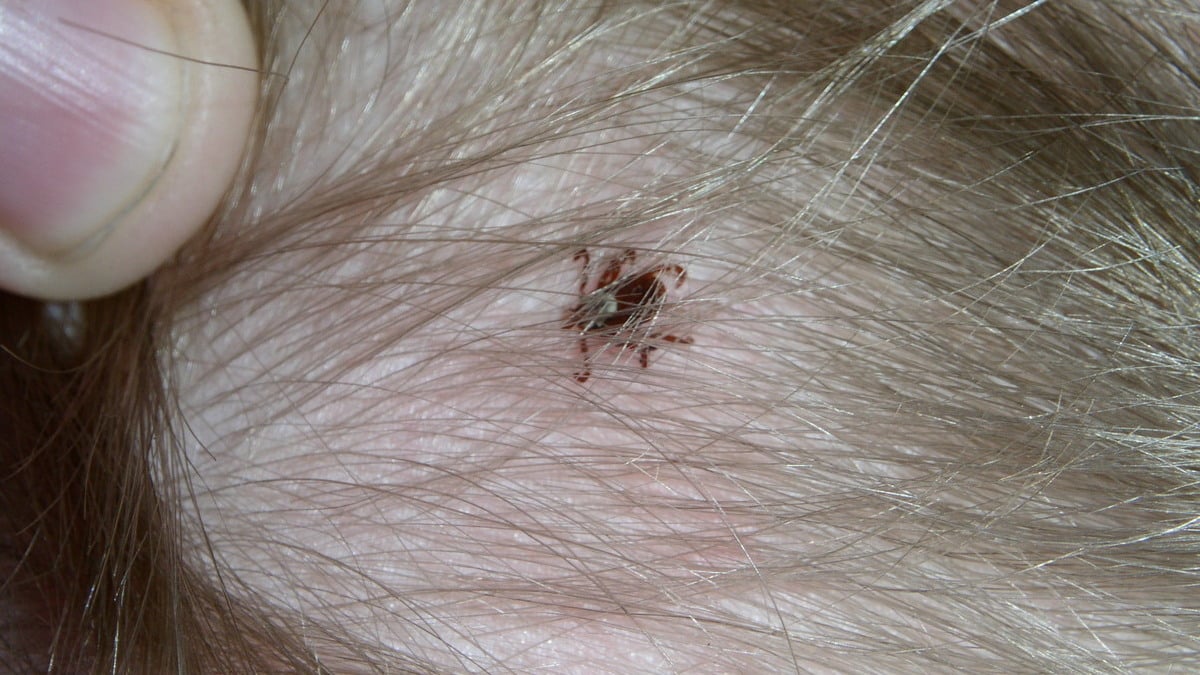
Les rickettsioses forment un groupe de maladies infectieuses causées par des bactéries transmises à l’être humain principalement par le morsure de certains arthropodes (petites bêtes comme les tiques, les acariens, les puces ou les poux). En France, la forme la plus connue est la fièvre boutonneuse méditerranéenne, associée principalement à la morsure de la tique du chien.
Dans la grande majorité des cas, la maladie suit un cours bénin, surtout si elle est reconnue et traitée tôt avec des antibiotiques. Toutefois, comme pour de nombreuses infections transmises par des vecteurs, il est important de connaître les symptômes, les modes de transmission et les mesures de prévention, en particulier pour ceux qui vivent ou passent du temps en milieu naturel.
Qu’est-ce que la rickettsiosie
La rickettsie est un genre de bactéries très particulier. À la différence de beaucoup d’autres bactéries, elle vit et se multiplie à l’intérieur des cellules de l’organisme qu’elle infecte. Pour cette raison, elle est qualifiée de parasite intracellulaire obligatoire.
Dans la plupart des cas, l’être humain est considéré comme un hôte accidentel et les infections qu’elle peut provoquer relèvent du nom de rickettsioses. Il existe plusieurs formes, parmi lesquelles:
- la fièvre boutonneuse méditerranéenne;
- la fièvre exanthématique des montagnes Rocheuses (Rocky Mountain spotted fever), répandue aux États‑Unis et diagnostiquée principalement d’avril à septembre;
- la fièvre due à la morsure de tique africaine;
- le typhus par tique du Queensland;
- la fièvre due à une tique de l’Asie du Nord.
Ces infections peuvent provoquer divers symptômes et troubles, mais présentent souvent des caractéristiques cliniques communes, comme la fièvre et l’apparition d’éruptions cutanées.
Lorsque l’infection touche les personnes, on parle de rickettsioses humaines, une affection qui peut concerner aussi bien les adultes que les enfants et qui, en France, est étroitement associée aux morsures de tiques.
Transmission et vecteurs
Les rickettsioses sont transmises à l’homme par la morsure d’artropodes hematophages, c’est‑à‑dire des animaux qui se nourrissent de sang. Parmi les principaux vecteurs, on trouve:
- les tiques;
- les puces;
- les poux;
- les acariens.
En France, le vecteur le plus important demeure la tique du chien, scientifiquement appelée Rhipicephalus sanguineus. Occasionnellement, cette tique peut aussi piquer l’être humain.
De nombreux animaux servent de « réservoirs de l’infection », c’est‑à‑dire qu’ils abritent la bactérie sans tomber gravement malades. Parmi eux figurent:
- les chiens;
- les rongeurs;
- les bovins;
- les ovins.
Le cycle de transmission se résume généralement ainsi: la tique s’infecte en piquant un animal porteur de la bactérie, puis peut transmettre l’infection à l’être humain lors d’une morsure ultérieure.
Un point important à retenir est que la rickettsiose ne se transmet pas d’une personne à une autre: la contagion se produit quasiment toujours par l’intermédiaire du vecteur.
Épidémiologie et répartition géographique
Les rickettsioses sont répandues dans de nombreuses régions du monde, mais les différentes formes présentent des distributions géographiques distinctes.
En France, la forme la plus fréquente est la fièvre boutonneuse méditerranéenne, qui est une maladie endémique du territoire. Elle est transmise par plusieurs espèces de tiques et surtout par Rhipicephalus sanguineus, un parasite fréquent chez les chiens et d’autres animaux domestiques et sauvages (lapins, lièvres, ovins, caprins et bovins). L’agent pathogène de la fièvre boutonneuse méditerranéenne est représenté par Rickettsia conorii et par d’autres rickettsies.
Les régions où l’on observe le plus de cas relèvent principalement du sud et de la Corse, mais des cas peuvent être signalés dans d’autres zones du pays, notamment durant les mois chauds et les périodes où les tiques sont les plus actives.
La maladie présente également une saisonnalité: les cas augmentent au printemps et en été, lorsque les tiques sont les plus actives.
Le risque est plus élevé pour les personnes qui fréquentent des environnements naturels, tels que les campagnes, les forêts, les zones rurales et les zones où dominent la présence d’animaux domestiques ou sauvages.
Symptômes de la rickettsiose
Les symptômes de la rickettsiose peuvent apparaître après une période d’incubation qui varie selon la forme de la maladie.
Dans la fièvre boutonneuse méditerranéenne, les symptômes apparaissent généralement entre 5 et 7 jours après la morsure de la tique, tandis que dans le typhus les signes peuvent apparaître après 10 à 14 jours.
Les premiers signes ressemblent souvent à une syndrome grippal, avec:
- fièvre;
- mal de tête (céphalée);
- fatigue marquée;
- douleurs musculaires et articulaires;
- sentiment général de mal-être;
- vomissements.
Dans certains cas, peuvent apparaître également:
- augmentation du foie et de la rate (hépatosplénomégalie);
- troubles neurologiques tels que confusion ou somnolence;
- dans les cas les plus graves: instabilité du milieu cardiovasculaire.
Après quelques jours, peut apparaître une éruption cutanée maculo-papuleuse, c’est‑à‑dire une éruption formée de petites taches surélevées. Elle survient généralement entre le troisième et le sixième jour de fièvre et peut se propager sur une grande partie du corps, incluant les paumes des mains et les plantes des pieds. L’éruption, la fièvre et la céphalée constituent une triade classique de la présentation.
Un signe très caractéristique est la tache noire, aussi appelée escarre: il s’agit d’une petite lésion cutanée sombre située à l’endroit de la morsure de la tique.
Complications et gravité
Si le diagnostic est posé rapidement et que le traitement est adapté, les complications sont rares. Bien que la grande majorité des cas se résolvent sans problème, il convient de savoir que, si l’infection est négligée, elle peut toucher plusieurs organes. Dans les formes les plus graves, certaines complications peuvent survenir:
- complications cardiovasculaires, telles que myocardite, hypotension, choc;
- complications rénales, telles qu’insuffisance rénale aiguë et incontinence intestinale ou urinaire;
- complications neurologiques, notamment méningo-encéphalite, perte de l’audition, troubles du langage ou de la déglutition, dysfonctionnements cérébelleux moteurs, difficultés d’apprentissage et troubles du comportement, paralysie partielle des membres inférieurs;
- complications respiratoires, telles que pneumonie ou broncopneumonie (la « pneumonie par rickettsie »).
Des altérations de la coagulation et une diminution des plaquettes dans le sang peuvent aussi survenir.
La mortalité de la fièvre boutonneuse est généralement inférieure à 3% même sans traitement. Dans d’autres formes de rickettsiose, comme le typhus épidémique ou certaines formes graves comme la fièvre des Rocheuses, la mortalité peut atteindre 20 à 30% sans traitement antibiotique rapide.
Le risque de formes graves augmente en présence de:
- immunodépression;
- diabète;
- maladies cardiaques;
- âge avancé.
Diagnostic de la rickettsiose
Le diagnostic de la rickettsiose repose d’abord sur le clinique. Une anamnèse détaillée est essentielle, notamment en présence d’un morsure de tique récente, d’un contact avec des animaux ou d’un séjour en zone rurale. Le médecin prend en compte:
- les symptômes du patient;
- la présence d’une éruption cutanée ou d’une escarre;
- la zone géographique d’origine;
- la période de l’année.
Pour confirmer l’infection, on peut recourir à plusieurs tests:
- tests sérologiques, en particulier la recherche d’IgG et d’IgM;
- PCR (test moléculaire utile pour identifier précocement l’ADN du bactérie);
- biopsie cutanée des lésions.
Le médecin doit aussi distinguer la rickettsiose d’autres maladies qui peuvent causer fièvre et éruption cutanée, comme la rougeole, la rubéole, la scarlatine et d’autres formes infectieuses.
En cas de suspicion de rickettsiose, les examens de laboratoire aident à confirmer le diagnostic. On peut observer certaines anomalies telles que: réduction des plaquettes et hyponatrémie (baisse du sodium), augmentation des marqueurs d’inflammation ou altération des enzymes hépatiques.
Traitement de la rickettsiose
Le traitement de la rickettsiose repose essentiellement sur les antibiotiques. Si le doute clinique est fort, il est important de commencer le traitement le plus tôt possible, même si le diagnostic n’est pas encore confirmé, afin de réduire le risque de complications.
Le médicament de premier choix est la doxycycline, efficace contre la plupart des espèces de Rickettsia. Pendant longtemps, on évitait l’utilisation de la doxycycline chez les enfants de moins de 8 ans, mais aujourd’hui cet antibiotique est considéré comme sûr et recommandé en raison de la mortalité élevée associée aux formes graves.
Dans certaines situations, des médicaments alternatifs peuvent être utilisés, tels que:
- l’azitromycine, notamment chez les enfants plus jeunes, chez les femmes enceinte ou en cas d’allergie;
- le chloramphénicol.
Le traitement antibiotique dans la rickettsiose prévoit des schémas qui varient selon l’âge du patient et la gravité de la maladie.
En règle générale, le traitement par doxycycline dure environ 5 à 7 jours et est poursuivi pendant au moins 72 heures après la disparition de la fièvre. Dans les cas plus graves, un hospitalisation peut s’avérer nécessaire, avec un traitement de soutien.
Prévention et protection contre les tiques
La prophylaxie des rickettsioses repose principalement sur la prévention des morsures de tiques, car il n’existe pas de vaccin disponible.
Lorsque l’on fréquente des milieux naturels, il est utile de:
- porter des vêtements longs, des chaussettes et des chemises à manches longues;
- utiliser des répulsifs contre les insectes;
- préférer les sentiers et éviter l’herbe haute et les broussailles.
Certains répulsifs contiennent du DEET, généralement recommandé pour les adolescents (au-delà de 12 ans), tandis que la perméthrine peut être utilisée pour traiter les vêtements.
Après des activités en plein air, il est important de bien contrôler la peau, en particulier dans les plis cutanés, derrière les genoux, sous les aisselles et sur le cuir chevelu.
Les animaux domestiques doivent être protégés par des traitements antiparasitaires contre les tiques.
En cas de morsure, il faut retirer rapidement et complètement la tique. Cela réduit le risque de transmission, car les bactéries nécessitent plusieurs heures (ou plus) pour transmettre l’infection. Pour une extraction correcte, on utilise une pince à épiler: on saisit la tique aussi près que possible de la peau et on tire doucement vers le haut, sans tordre ni compresser le corps. Nettoyer ensuite la zone touchée.
Des méthodes comme la vaseline, l’alcool, le vernis ou la chaleur ne sont pas efficaces. En général, une prophylaxie antibiotique après la morsure n’est pas recommandée.
Autres maladies transmises par les tiques
Les tiques peuvent transmettre d’autres infections que la rickettsiose. Parmi elles:
- la maladie de Lyme, causée par Borrelia burgdorferi, qui provoque souvent une érythème migratoire caractéristique et peut affecter la peau, le système nerveux et les articulations;
- l’anaplasmose, causée par Anaplasma phagocytophilum, transmise par les tiques des rongeurs, des cerfs et d’autres ruminants; elle se manifeste par une fièvre et des symptômes non spécifiques au printemps et en été.
Ces maladies présentent des manifestations cliniques et des modalités diagnostiques différentes, mais partagent un élément commun: la prévention des morsures de tiques demeure la stratégie la plus efficace pour réduire le risque d’infection.
Conclusion : vigilance, mais sans panique
Il ne faut pas renoncer à se promener dans les espaces verts ou au contact de la nature par crainte des rickettsioses. La clé est l’observation. Au retour d’une balade, transformons le « contrôle des tiques » en une habitude d’hygiène quotidienne à partager avec nos enfants, tout comme le brossage des dents.
Identifier rapidement une tiques ou reconnaître les premiers signaux de la maladie permet d’intervenir avec une thérapeutique simple et efficace.